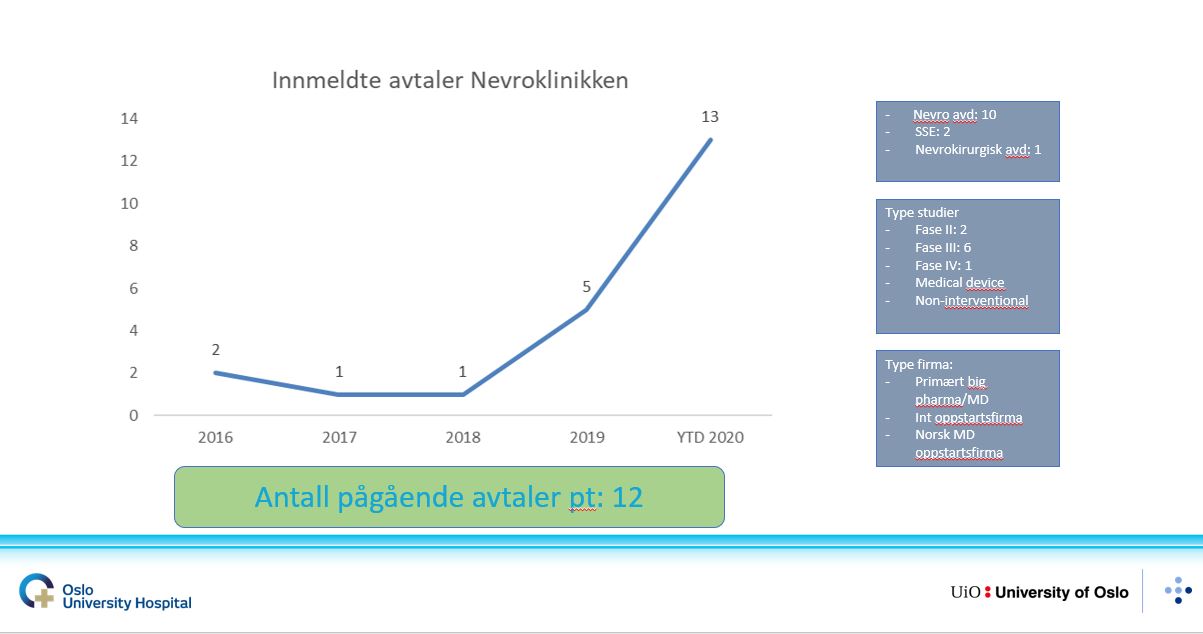
– Det har vært en betydelig økning i antall industrifinansierte kliniske studier hos oss, takket være satsingen vår. Vi i har gått fra 1-2 studier, til 13 kliniske studier på ett år. Det har betydd at vi har kunnet tilby pasientene våre den nyeste behandlingen som er under utprøving. Det er mye mer fremoverlent enn å vente til medisinene har gått gjennom alle godkjenningsprosesser, for det tar flere år. Vi har pasienter med MS, Parkinson, ALS, klasehodepine, migrene og epilepsi, smertetilstander i muskel/skjelett, som polynevropati vi har hjerneslagbehandling og kreftbehandling i hjernen, for å nevne noe, sier John-Anker Zwart.
Han er forskningsleder ved Nevroklinikken ved Oslo universitetssykehus (OUS), og under ledelse av Eva Bjørstad satset de i 2019 stort for å kunne tilby sine pasienter å delta i kliniske studier. De bygget opp nødvendig infrastruktur, som laboratorie og biobank, og ansatte personell.

– På klinikken har vi meget dyktige forskerne og klinikere, og har hatt fokus på å legge til rette for både forskerinitierte og industrifinansierte studier. Det er blant annet ansatt erfarne studiekoordinatorer og forskningssykepleiere for å kunne ha et høyt faglig nivå på de som skal bidra i gjennomføringen av studiene. Vi opprettet en egen seksjon i Forsknings- og utviklingsavdelingen for å få bedre struktur og rammer rundt det å drive aktiv klinisk forskning, og vi har sørget for at vi har laboratoriefasiliteter som kreves. I tillegg har vi opprettet et nevroregister og -biobank, sier Zwart.
Industrien får raskt svar
Alt dette gjør at når industrien kontakter klinikken og spør om de kan kjøre sine studier der, kan de raskt svare på om de har pasientene og kapasiteten som kreves, og dermed svare ja.
– Nå er det ikke lenger sånn at firmaer som ringer oss, møter en tilfeldig person på klinikken, som kanskje er litt opptatt akkurat da, og så får de ikke tilbakemelding raskt nok, og vi mister studien. Nå er vi langt raskere på feasability (forespørsel om å kjøre studie, journ.anm). Vi har etablert en klinisk studiekomité som møtes hver mandag, og utarbeidet en firetrinnsrakett: vi får henvendelse om studie, vi får tilsendt en synopsis om studien, vi melder dette inn til studiekomiteen, avdelingsleder, koordinator og forskningsleder evaluerer om vi har pasientgrunnlaget som kreves, og om studien kommer på tvers av andre pågående studier. Og så har vi tett samarbeid med Inven2, som står for alt av kontraktsinngåelser og økonomi, forteller han.
Skjer mye på nevrologifeltet
– Denne satsingen var noe dere tok initiativ til selv?
– Ja, det var det. Sykehusledelsen var bekymret for at antall kliniske studier hadde vært fallende de siste 10 årene, og fra LMI fikk vi vite at nevrologiske sykdommer er en område det skjer svært mye innen nå og i tiden fremover. Da vi lanserte satsingen i desember 2019, var Helse- og omsorgsdepartementet til stede og fortalte at de jobbet med en handlingsplan for kliniske studier, og at målet der var å gjøre slike studier til en integrert del av pasientbehandlingen. Så da rigget vi oss for det. Vi måtte ta noen grep for å få det til, og det er ikke gjort over natten. Kliniske studier har jo vært noe enkelt-leger – de som er spesielt interessert i forskning – gjør litt på sí. Med handlingsplanen blir det enklere å si at det faktisk er sentrale føringer på at dette skal være en integrert del av behandlingstilbudet til pasienter, sier Zwart.
Handlingsplanens konsekvenser
– Nå har handlingsplanen kommet. Vil den føre til at flere sykehus og avdelinger nå vil gjøre som dere?
– Ja, nå blir det sentrale føringer, og det er til stor hjelp. Men det kommer jo ikke nødvendigvis midler med handlingsplanen. Hovedutfordringen er budsjett – å avsette midler til denne typen aktivitet. I industrifinansierte kliniske studier betaler legemiddelindustrien oss per pasient som deltar, men dette får man ikke forhåndsbetalt. På forhånd må man ansette støttepersonell og sørge for nødvendig infrastruktur, hvis det ikke allerede er tilgjengelig. Men jo flere kliniske studier, jo mer finansiering og kompetanse får man opparbeidet seg. Utfordringen hos oss nå, er at vi ikke har stor nok plass, og at vi ikke har god nok kapasitet innen MR.
Les også: Handlingsplan for kliniske studier lansert i dag
Han mener kliniske studier er vinn-vinn-vinn for industrien, sykehusene og ikke minst pasientene.
– Det er i kliniske studier at pasienter får tilbud om de nyeste og mest innovative medisinene, mange år før de kommer på markedet. Det at vi har mulighet til å inkludere flest mulig i disse studiene, kan potensielt være av veldig stor nytte i pasientbehandlingen, sier forskningslederen.